bendrumas
Diabetinė retinopatija yra vėlyva diabeto komplikacija. Būklė, iš tiesų, paprastai pasireiškia po metų nuo diabetinės ligos pradžios, ypač kai ji nėra tinkamai gydoma.
Diabetinė retinopatija paprastai paveikia abi akis. Iš pradžių liga gali sukelti tik silpną regėjimo problemą ar sukelti asimptominį poveikį, tačiau jos progresavimas gali sukelti aklumą, kuris daugeliu atvejų negali būti pakeistas. Dėl šios priežasties pacientams, sergantiems cukriniu diabetu, rekomenduojama nuodugniai ištirti bent kartą per metus, kad būtų galima stebėti diabetinės retinopatijos eigą. Jei liga aptinkama laiku, ją galima veiksmingai gydyti lazerio terapija fotokonaguliacija. Nuo diabetinės retinopatijos simptomų atsiradimo būklė gali būti labai sunku.
priežastys
Kaip diabetas gali pažeisti tinklainę
Tinklainė yra šviesai jautrių ląstelių sluoksnis, nukreipiantis akies nugarą. Ši membrana skirta šviesos stimulų konversijai į elektros impulsus, kuriuos regos nervas perduoda į smegenis. Norint efektyviai dirbti, tinklainei reikia nuolatinio kraujo tiekimo, kurį gauna per mažų kraujagyslių tinklą.
Nekontroliuojama hiperglikemija gali sukelti trumpalaikius regos sutrikimus, o laikui bėgant gali pakenkti tinklainės tiekiantiems kraujagyslėms. Šie kapiliarai pradeda pilti skysčius ir lipidus, sukeldami edemą (patinimą) ir vėlesnę tinklainės išemiją. Šie patologiniai reiškiniai būdingi ne proliferacinei diabetinei retinopatijai (NPDR). Jei akių problemos, susijusios su diabetu, yra apleistos, būklė gali progresuoti į proliferacinę diabetinę retinopatiją (PDR). Tai pasižymi naujų kraujagyslių augimu (neovaskuliarizacija), kuri gali pažeisti tinklainę ir sukelti jo atsiskyrimą. Didelis gliukozės kiekis kraujyje taip pat gali turėti įtakos kristalinio lygio: katarakta (objektyvo neskaidrumas) yra palanki diabetui. Gliukozės kiekio kraujyje ir kraujo spaudimo kontrolė, taip pat reguliarūs akių tyrimai, yra pagrindiniai veiksniai, į kuriuos reikia įsikišti siekiant išvengti diabetinės retinopatijos ir jos progresavimo.
Neplatina diabetinė retinopatija
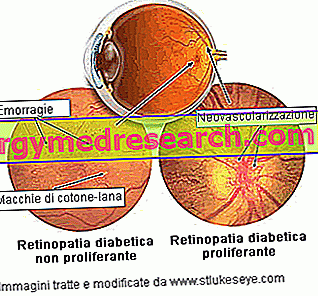
Ne proliferuojanti diabetinė retinopatija (NPDR) yra pirmasis ir mažiausiai agresyvus ligos etapas. NPDR pasižymi mikroaneurizmų, kraujavimų, eksudatų ir trombozių buvimu. Makulinė edema yra sunkiausia komplikacija. Kartais cholesterolio ar kitų riebalų iš kraujo telkiniai gali įsiskverbti į tinklainę (kietus eksudatus). Pirmieji akių pokyčiai, kurie yra grįžtami ir nekelia grėsmės centriniam regėjimui, kartais vadinami paprasta retinopatija arba fonine retinopatija.
Priverstinė diabetinė retinopatija.
Proliferacinė diabetinė retinopatija (PDR) yra pati rimčiausia ir pavojingiausia ligos forma: ji pasireiškia ypač tada, kai užsikimšia daugelis kraujagyslių, purškiančių tinklainę, ir dėl to atsiranda tinklainės išemija. Bandant tiekti pakankamą kiekį kraujo, skatinamas naujų tinklainės kapiliarų augimas (neovaskuliarizacija); tačiau šios neovazės yra nenormalios, trapios ir nesuteikia tinkamo kraujo tekėjimo į tinklainės paviršių.
Ligos fazės
Diabetinės retinopatijos požymiai ir simptomai tampa vis sunkesni, nes būklė išsivysto šiais žingsniais:
- Lengvas ne proliferacinis diabetinis retinopatija: pradinės retinopatijos stadijos metu žala apsiriboja minutės ekstruzijų (mikroanurizmų) formavimu, kurį sukelia silpnosios tinklainės kraujagyslių sienos susilpnėjimas. Nors tai gali išsilieti skysčius ir kraują, jie paprastai neturi poveikio regėjimui.
- Vidutinė ne proliferacinė retinopatija: kai progresuoja retinopatija, kai kurie kraujagyslės, aprūpinančios tinklainę, yra visiškai arti, o kiti gali išsiplėtti.
- Sunkus ne proliferacinis retinopatija : užsikimšęs didesnis kraujagyslių skaičius ir dėl to susidaręs tinklainės išemija atima deguonies tinklainės sritis. Norint kompensuoti šį įvykį, prasideda neovaskuliarizacija, siekiant atkurti tinkamo kraujo patekimo į defekto tinklaines sritis. Tačiau naujai suformuoti kraujagyslės netinkamai vystosi, yra nestabilūs ir linkę į kraujavimą.
- Proliferacinė retinopatija : tinklainės paviršiuje pradeda augti nauji nenormalūs kraujagyslės. Naujai suformuoti indai yra trapūs ir lengvai sulaužomi, taip pat sukelia kraujavimą, kuris gali užpildyti stiklo formos kūno užimamą užpakalinę akies kamerą. Laikui bėgant kraujo ar skysčių išsiskyrimas gali sukelti randų audinio susidarymą, kuris gali pakelti tinklainę nuo įprastos padėties. Šis patologinis reiškinys, vadinamas traukos tinklainės atsiskyrimu, gali sukelti regėjimo tamsinimą, miodesopsie („plaukiojantieji muses“) ir, jei negydoma, aklumą.
Kiekvienoje fazėje kraujas arba jo skystoji dalis gali išsilieti į makulą, mažą ir labai jautrią tinklainės dalį (makula leidžia atskirti detales veikloje, pvz., Skaitymo ar rašymo metu). Skysčio kaupimasis šioje srityje (žinomas kaip makulinė edema) gali sukelti progresuojančią nervų skaidulų pažeidimą ir dėl to pablogėti regėjimo funkcija. Šis reiškinys yra viena iš labiausiai paplitusių diabeto pacientų regėjimo praradimo priežasčių.
Rizikos veiksniai
Diabetinės retinopatijos atsiradimo rizika yra susijusi su cukriniu diabetu, tiek 1 tipo (priklausomas nuo insulino, kuriame organizmas negamina insulino), tiek 2 tipo (nepriklauso nuo insulino).
Diabetas yra lėtinė liga, kuri veikia organizmo gebėjimą gaminti arba veiksmingai naudoti insuliną cukraus kiekiui kraujyje kontroliuoti. Žinoma, patologija apima daugybę aparatų (širdies ir kraujagyslių, inkstų, nervų, apatinių galūnių galūnių ir pan.). Akių lygmeniu diabeto poveikis gali paveikti kristalinį lęšį (kataraktą) ir tinklainę. Pacientams, sergantiems cukriniu diabetu, cukraus kiekis kraujyje, kuris yra gliukozės koncentracija kraujyje, yra didesnis nei paprastai. Nors gliukozė yra gyvybiškai svarbus ląstelių energijos šaltinis, lėtinis gliukozės kiekis kraujyje (vadinamas hiperglikemija) sukelia žalą visam organizmui, įskaitant mažus kraujagysles, purškiančius akis.
Diabetinės retinopatijos vystymuisi ir sunkumui gali turėti įtakos keli veiksniai, įskaitant:
- Diabeto trukmė: padidėja diabetinės retinopatijos ar jos progresavimo rizika. Po 15 metų 80% simptominių asmenų, sergančių 1 tipo cukriniu diabetu, turi skirtingo laipsnio diabetinę retinopatiją. Po maždaug 19 metų ligos gali atsirasti iki 84% 2 tipo diabeto pacientų.
- Gliukozės kiekio kraujyje tikrinimas. Diabetu sergančiam pacientui, turinčiam nuolatinę hiperglikemiją, yra didesnė rizika susirgti šia akių komplikacija. Glikeminė kontrolė yra vienas iš pagrindinių veiksnių, į kuriuos galima įsikišti: sumažėjęs gliukozės kiekis kraujyje gali atidėti diabetinės retinopatijos atsiradimą ir sulėtėti.
- Kraujo spaudimas: veiksmingas kraujospūdžio kontrolė mažina retinopatijos progresavimo riziką, neleisdamas regėjimo aštrumui. Hipertenzija kenkia kraujagyslėms, didina akių sutrikimų atsiradimo tikimybę. Todėl, siekiant išvengti aukšto kraujospūdžio, pvz., Mesti rūkyti ir sumažinti druskos kiekį mityboje, galima sumažinti retinopatijos riziką.
- Kraujo lipidų (cholesterolio ir trigliceridų) kiekis: didelis lipidų kiekis kraujyje gali lemti didesnį eksudatų kaupimąsi ir nuosėdų susidarymą? <Sudėtyje yra fibrino ir lipidų (kurie išsiskiria iš išsiplėtusių kapiliarų), dėl tinklainės edemos. Ši sąlyga siejama su didesne vidutinio regėjimo praradimo rizika.
- Nėštumas: nėščia nėščia moteris gali turėti didesnę riziką susirgti diabetine retinopatija. Jei pacientas jau turi šią ligą, tai gali progresuoti. Tačiau šie pokyčiai gali būti panaikinti po gimdymo arba gali atsirasti ilgalaikis ligos progresavimas.
simptomai
Padidinti: Simptomai Diabetinė retinopatija
Pradiniame etape diabetinė retinopatija nesukelia ankstyvų įspėjamųjų ženklų. Todėl pacientas gali būti nežinojęs apie ligą iki tolesnių etapų, nes regėjimo pokyčiai gali būti akivaizdūs tik tada, kai tinklainė yra labai pažeista. Diabetinės retinopatijos proliferacinėje fazėje kraujavimas gali sukelti regos lauko sumažėjimą ir regėjimo lauko tamsėjimą.
Kai liga progresuoja, diabetinės retinopatijos simptomai gali būti:
- Mažų judančių kūnų (juodų taškų, tamsių dėmių ar dryžių), kurie plūdės regėjimo lauke (miodesopsie), išvaizda;
- Vaizdo užgrobimas;
- Naktinio matymo sumažinimas;
- Tuščios arba tamsios regėjimo lauko sritys;
- Spalvų suvokimo sunkumai;
- Staigus regėjimo aštrumo sumažėjimas.
Diabetinė retinopatija paprastai veikia tiek akis, tiek, jei netinkamai diagnozuojama ir gydoma, gali sukelti aklumą. Todėl labai svarbu, kad diabetinė retinopatija būtų nustatyta ankstyvame etape ir, jei reikia, būtų nustatytas tinkamas terapinis protokolas. Glaudi stebėsena siekiama sumažinti diabeto sergančių žmonių regėjimo praradimo riziką.
Klinikiniai ne proliferacinio diabetinio retinopatijos (NPDR) požymiai
Ne proliferacinė diabetinė retinopatija gali sukelti:
- Mikroanurizmai: mažos tinklainės kapiliarų sienelės ekstruzijos, dėl kurių dažnai teka skystis.
- Tinklainės kraujavimas: nedideli kraujo pleistrai, esantys gilesniame tinklainės sluoksnyje.
- Kietieji eksudatai: cholesterolio ar kitų plazmos lipidų išsiskyrimas iš išsiplėtusių kapiliarų ir mikroanurizmų (jie susiję su tinklainės edema).
- Makulos edema: makulos patinimas, kurį sukelia kraujo nuotėkis iš tinklainės storio. Makulos edema yra labiausiai paplitusi diabeto praradimo priežastis.
- Makuliarinė išemija: mažos kraujagyslės (kapiliarai), purškiančios tinklainę, gali užblokuoti. Tai lemia regėjimo užsikimšimą, nes makula nebegauna pakankamo kraujo tiekimo, kad tinkamai veiktų.
Klinikiniai proliferacinės diabetinės retinopatijos (PDR) požymiai ir galimos komplikacijos
PDR gali sukelti stipresnį regos praradimą nei nepoliferacinė diabetinė retinopatija, nes ji gali paveikti tiek centrinį, tiek periferinį regėjimą:
- Stiklinis kraujavimas (kraujagyslėse): nauji kraujagyslės gali įpilti kraujo į stiklakūnį (želatinę medžiagą, kuri užpildo akies vidų), neleidžiant šviesai patekti į tinklainę. Jei kraujavimas yra ribotas, pacientas gali matyti tik keletą tamsių dėmių ar judančių kūnų. Sunkiais atvejais kraujavimas gali užpildyti stiklinę ertmę ir visiškai pakenkti regėjimui (pacientas gali suvokti tik šviesą ir tamsą). Vienintelis hemovitreo paprastai nesukelia nuolatinio regėjimo praradimo. Tiesą sakant, kraujas yra linkęs įsiurbti per kelias savaites ar mėnesius, o vizija gali būti atkurta iki ankstesnio lygio (nebent makulos buvo sugadintos).
- Traktojo tinklainės atsiskyrimas: nenormalūs kraujagyslės, susijusios su diabetine retinopatija, skatina rando audinio augimą, kuris gali atsiimti tinklainę nuo įprastos padėties. Tai gali sukelti regėjimo lauko plūduriuojančių dėmių regėjimą, šviesos ar stipraus regėjimo praradimo. Didžiausias regėjimo funkcijos pakeitimas gali atsirasti, jei tinklainės atsiskyrimas susijęs su makulos.
- Neovaskulinė glaukoma: jei užsikimšsta keletas tinklainės kraujagyslių, gali atsirasti neovaskuliarizacija priekinėje akies dalyje. Esant tokiai būklei, dėl normalaus kraujo tekėjimo pokyčio gali atsirasti akies (glaukomos) spaudimo padidėjimas. Nuolatinė akių hipertenzija gali labai pakenkti regos nervui.
- Aklumas. Išplėstinė proliferacinė diabetinė retinopatija, glaukoma arba abi gali sukelti visišką regos praradimą.
Diabetinės retinopatijos diagnostika ir gydymas »\ t